שיגדון
שיגדון (וכן צינית; בלועזית: גַאוּט (Gout) או פּוֹדַגְרָה (Podagra)) היא דלקת מפרקים הנובעת מהצטברות של חומצת שתן בדם, מצב הקרוי "היפר-אוּריצֶמִיַה" (Hyperuricemia). מלח נתרן של החומצה נוטה להתגבש ולשקוע ברקמות, והנזק לחולה נגרם כאשר הוא מצטבר לאורך שנים במפרקים. נוצרת שם דלקת המלווה בהתקפי כאבים. בכליות יכולות לשקוע אבנים הבנויות מחומצה שתן. המחלה שכיחה בגברים יותר מאשר בנשים. התחלואה מגיעה לשיעורים של כאחוז עד 2.5 אחוזים.
 | |
| תחום |
ראומטולוגיה |
|---|---|
| תסמינים |
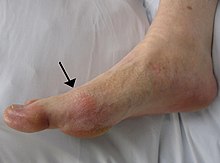
כאבי מפרקים, אדמנת, אפוזיה מפרקית, נפיחות |
| טיפול | |
| קישורים ומאגרי מידע | |
| eMedicine |
329958 |
| MeSH | D006073 |
| סיווגים | |
| ICD-11 |
FA25 |

חומצת השתן נוצרת בגוף גם באופן תקין. אצל חולי השיגדון יש עלייה בייצור החומצה או ירידה במנגנונים המפנים אותה בכליות או במעי. לחולים הסובלים מהיפר-אוּריצֶמִיַה אך לא מפתחים דלקות, מצב נפוץ מאוד, אין כל תסמינים של המחלה. גורמים המגבירים את הופעת המחלה הם: גיל, השמנת יתר (Obesity), צריכה מוגברת של בשר, ומצבים רפואיים שונים כגון סוכרת והתקף לב[1]. יש עדויות המצביעות על גורם גנטי בתחלואה.
לאורך ההיסטוריה המחלה קושרה לכאלו שחיו ברמת חיים גבוהה, וצרכו מזון איכותי שלא היה זמין לרוב העם. מסיבה זו היא כונתה "מחלת המלכים". מפורסמים שחלו במחלה (על פי ההשערה המקובלת[דרוש מקור]) היו: אסא מלך יהודה, קרל הרביעי, קרל החמישי, קוזימו דה מדיצ'י, הנרי השמיני, מלך אנגליה, וראש ממשלת ישראל לשעבר אריאל שרון.
גורמי סיכון
עריכה- גיל: הסיכוי לשיגדון עולה עם הגיל. לא ברור אם לגיל ישנה השפעה ישירה או מכיוון שלאנשים מבוגרים שסובלים מהיפר-אוּריצֶמִיַה יש תקופה ארוכה יותר של הצטברות החומצה.
- מין: גברים הם בסיכון גבוה יותר לשיגדון אם כי לאחר גיל המנופאוזה בנשים, הפערים מצטמצמים.
- השמנה: השמנה היא הגורם המשפיע ביותר על שיגדון. בקרב BMI גבוה מ-35, הסיכון היחסי לחלות (בקיזוז הגיל לעומת BMI 21-23) הוא 4.14, עבור מדדי BMI של 25 עד 30 (עודף משקל) הסיכון הוא 2.35.
- צריכת אלכוהול: צריכת אלכוהול היא גורם סיכון משמעותי. מחקרים אחדים מראים כי צריכה של בירה וליקר מעלה את הסיכון לעומת יין. ההסבר להבדל זה לא ברור וייתכן כי ההשפעה נובעת מאורח החיים של אנשים שצורכים בירה וליקרים לעומת אנשים הצורכים יין.
- גורמים אחרים: תרופות מדללות דם, יתר לחץ דם ותורשה.
המחלה ביהדות
עריכהעל המלך אסא נכתב ששנתיים לפני מותו חלה ברגליו.[2] הגמרא מסבירה שחלה בפודגרא שהכאב ממנה הוא "כמחט בבשר החי".[3]
מהלך המחלה
עריכהלמחלה ארבעה שלבים[4]:
- שלב ראשון: היפראוריצמיה לא תסמינית. שלב זה מתחיל בדרך כלל אצל בנים בגיל ההתבגרות[5], ואצל נשים בתחילת המנופאוזה. רוב המטופלים נשארים במצב זה כל חייהם ללא התקף אחד.
- שלב שני מתחיל בהתקף הראשון,
- שלב השלישי הוא תקופות הרגיעה בין ההתקפים. תקופות אלו הולכות ומתקצרות עד אשר הן נעלמות לגמרי ומגיעים לשלב הרביעי.
- השלב הרביעי מאופיין בהתקף אשר רודף התקף, כאשר ללא טיפול יש ירידה משמעותית באיכות החיים.
אבחון
עריכהלרוב, אבחון המחלה הוא בצורה קלינית מצטברת, מראה אופייני של מפרק כואב, אדום, נפוח, עם מגבלה קשה בתפקוד, עם סיפור של התלקחות מהירה, בדרך כלל תוך מספר שעות, מתעוררים עם הכאב בשעות הבוקר, אופי הכאב כשל חבלה אקוטית אך ללא סיפור של חבלה, במטופל עם רקע של היפראוריצמיה, לפעמים גם יש סיפור משפחתי של גאוט.
חלק קטן מהמקרים לא ניתן לאבחן בצורה קלינית ולכן יש צורך בצורת אבחנה יותר מתקדמת:
- שאיבת נוזל תוך פרקי (סינוביאלי) והסתכלות על הנוזל במיקרוסקופ אור מקוטב. תחת מיקרוסקופ זה ניתן לזהות גבישים של מונוסודיום אורט בצורת מחטים. במהלך פרוצדורה זו ניתן גם להזריק לחלל המפרק המודלק סטרואידים ולסייע בהשתלטות על התהליך הדלקתי.
- DECT משמש במקרים בהם לא ניתן להבחין בין מצב של זיהום המפרק, שבו אין לבצע ניקור, לבין מחלה דלקתית. הדמיה זו צובעת את גבישי החומצה האורית בצבע וכך נעשה האבחון.
- US הוא כלי זמין, ובו ניתן לראות את סימן הסהר הכפול[6].
למרות זאת, חולים רבים מאובחנים רק כאשר הם מגלים תסמינים של המחלה. אצל כ-75% מהחולים התסמין הראשון הוא נפיחות, אודם וכאבים עזים, בדרך כלל במפרק בין עצם המסרק הראשונה עם עצם הגליל המקורב הראשון. גם מפרקי הברכיים, שורש כף היד והאצבעות יכולים להיות מעורבים. במקרים קשים וממושכים מצטברים גבישי חומצת שתן מתחת לעור הנקראים "טופי", מה שהופך את האבחון למאד קל בעוד שהמחלה דווקא קשה[7].
טיפול
עריכההטיפול בשיגדון מתחלק לטיפול בהתקפים ולטיפול שוטף, כרוני.
- התקף חריף - טיפול בנוגדי דלקת שאינם סטרואידים, סטרואידים מסוג גלוקוקורטיקואיד או קולכיצין. ככל שמתחילים את הטיפול יותר מוקדם כך יש סיכוי להשתלטות מהירה יותר על ההתקף.
- טיפול מונע - לסובלים מהתקפים חוזרים, יש טיפולים להורדת רמות חומצת השתן באמצעות אָלוֹפּוּרינוֹל המוריד באופן ישיר ומשמעותי את רמות חומצת השתן. חסרונה העיקרי הוא כי היא צריכה להילקח באופן קבוע לכל החיים.
בישראל הוכנסה התרופה Febuxostat (שם מסחרי - Feburic) לסל התרופות[8] לחולים שרמת חומצת השתן בדמם מעל 6 מ"ג/ד"ל למרות טיפול מקסימלי באלופורינול או שפיתחו תופעות לוואי לאלופורינול (אלרגיה, הפרעה בתפקודי כבד, דיכוי מח העצם) או חולים תחת טיפול באזתיופרין.
טיפול משלים לטיפול התרופתי הוא דיאטה דלת פּוּרינים (המולקולות המשמשות כבסיסי A ו-G ברצפי DNA). בדיאטה זו מומלץ להימנע מאכילת חלבון ממקור חי כמו דגים, בשר בקר, מאכלי ים וחלקים פנימיים. רצוי גם להפחית ככל הניתן שתיית משקאות חריפים. מחקר שפורסם ב-2004[9] שנערך על אוכלוסייה של יותר מ-40 אלף איש לאורך 12 שנה הראה כי אכילת חלבונים מהחי או מהצומח לא מעלה את הסיכוי לשיגדון, בניגוד לבשר, דגים ופירות ים. לפי מחקר זה, אכילת מוצרי חלב, בייחוד כאלו עם אחוזי שומן נמוכים, מקטינה את הסיכוי להתפרצות התקף. מחקר זה סותר את הדיאטה המסורתית לשיגדון שפסלה גם מוצרים עתירי חלבון מהצומח ומהחי, כגון קטניות (כולל חומוס), דגנים, גבינה צהובה ועוף.
לקריאה נוספת
עריכה- מאמר מתוך אתר Starmed הישראלי
- Epidemiology, risk factors, and lifestyle modifications for gout לסקירה מלאה של גורמי הסיכון
- קבוצת תמיכה בעברית לחולי גאוט בפייסבוק
- מדריך: טיפים חיוניים לטיפול בהתקף גאוט
קישורים חיצוניים
עריכה- הערך "שיגדון על רקע טיפול ביתר לחץ דם - Gout and hypertension treatment", באתר ויקירפואה
- שיגדון, באתר אנציקלופדיה בריטניקה (באנגלית)
- שגדון, דף שער בספרייה הלאומית
הערות שוליים
עריכה- ^ שימוש בפיוגליטזון והיארעות שיגדון בחולי סוכרת סוג 2, באתר אגודה ישראלית לסוכרת, 10 באוקטובר 2017
- ^ ספר מלכים א', פרק ט"ו, פסוק כ"ג. ספר דברי הימים ב', פרק ט"ז, פסוק י"ב.
- ^ תלמוד בבלי, מסכת סוטה, דף י', עמוד א'. תלמוד בבלי, מסכת סנהדרין, דף מ"ח, עמוד ב'.
- ^ Gaafar Ragab, Mohsen Elshahaly and Thomas Bardin, Hyperuricemia in Children and Adolescents: Present Knowledge and Future Directions, 10/05/2017
- ^ Masaru Kubota, Gout: An old disease in new perspective – A review, 02/05/2019
- ^ Jon A Jacobson MD, אולטרה סאונד לאבחון מחלות מפרקים
- ^ גאוט: מהם התסמינים המוקדמים של התקף שיגדון?, באתר BEOK, 28 בדצמבר 2016
- ^ הרחבת סל שירותי הבריאות לשנת 2014, חוזר מינהל הרפואה, משרד הבריאות
- ^ Purine-Rich Foods, Dairy and Protein Intake, and the Risk of Gout in Men - The New England Journal of Medicine - March 11 2004 - http://content.nejm.org/cgi/reprint/350/11/1093.pdf
הבהרה: המידע בוויקיפדיה נועד להעשרה בלבד ואינו מהווה ייעוץ רפואי.